«Вирус, который сломал планету». Глава из книги
Глава 12. Когда все это закончится
Инфекционные заболевания, в том числе способные вызывать пандемии среди людей, существуют столько же, сколько само человечество. Но, как мы видим, за все это время люди так и не научились эффективно бороться с ними. Точнее, мы хорошо научились бороться с теми пандемиями, которые уже случились, а каждая новая опять застает нас врасплох, заставляя опять и опять вводить жесткие карантины — единственное достоверно работающее средство сдержать распространение вируса до того, как будет найдено лекарство или вакцина (или смиряться с тем, что множество людей умрут, как поступали во времена, когда с медициной было совсем плохо). Но тем не менее рискну предположить, что некоторый прогресс все же есть и после
Похоже, что самая действенная стратегия, позволяющая не вводить губительные для экономики карантины, — проводить массовое тестирование и отслеживать недавние контакты выявленных носителей (тот самый TETRIS*). Как мы обсуждали в главе «Тесты: какие они бывают, зачем нужны и почему так плохо работают», для этого не нужно использовать очень чувствительные, но дорогие и медленные тесты — достаточно не таких точных, но тех, что позволяют получить ответ в тот же день. Математические модели показывают, что, если изолировать и тестировать всех, кто близко общался с зараженным в последние дни, можно поддерживать Reff** на уровне 0,8, не вводя дополнительные меры (при условии, что большинство все же соблюдает дистанцию и люди регулярно не общаются друг с другом подолгу на близком расстоянии)1.
Еще один способ быстро находить и изолировать всех, кто потенциально может быть носителем вируса, — трекинговые приложения на смартфонах. Они позволяют моментально оповестить людей, которые, не зная того, общались с зараженным, и тогда эти люди не будут в самой опасной для других фазе болезни ездить в метро, проводить по восемь часов в офисе или на заводе, ходить на семинары в университет, церковные службы и в другие места массового скопления народа. Выключая возможных носителей из общественной жизни, мы не дадим сформироваться новым цепочкам заражения и максимально сократим ситуации суперраспространения. А если в дополнение к цифровому слежению и высокочувствительным тестам на основе ОТ-ПЦР в режиме реального времени использовать быстрые тесты, можно уменьшить время изоляции для тех, кто в итоге не подхватил вирус, не снижая эффективности «тетриса».
Помимо этих интервенций действенными мерами, которые не дают вирусу распространяться, по-видимому, являются дистанция и маски. Я пишу «по-видимому», так как стопроцентно достоверных научных данных, то есть двойных слепых рандомизированных исследований, которые бы подтверждали это, нет и, очевидно, не будет из-за множества методологических сложностей при проведении подобного рода работ. Есть только отдельные кейсы и ретроспективные исследования, основанные на анализе информации о контактах2. Но все, что мы сегодня уже знаем о новом вирусе (а это гораздо больше, чем для многих других вирусов, с которыми человечество знакомо столетиями), доказывает обоснованность таких мер. Мы подробно обсуждали в предыдущих главах, почему дистанция и маски должны эффективно тормозить расползание вируса по популяции, поэтому здесь я ограничусь кратким резюме.
В распространение SARS-CoV-2 значительный вклад вносит аэрозольный путь передачи. Активные вирусные частицы сохраняются в мельчайших капельках биологических жидкостей, настолько легких, что они могут надолго зависать в воздухе, образуя невидимые облачка. Если человек продолжительное время стоит в этом облачке и вдыхает капельки с вирусом, в случае, когда концентрация патогена высока, на слизистые может попасть достаточно много вирусных частиц для заражения. Это тем более опасно, если SARS-CoV-2 может размножаться не только в клетках глотки, но и в слизистой носа. Но капельки, формирующие аэрозоль, разлетаются не очень далеко, да и крупных капель тем меньше, чем дальше вы от их источника. Так что, если между носителем вируса и другими людьми поддерживается дистанция, новые жертвы просто не попадают в заразное облачко. А когда на всех участниках процесса маски, риск подцепить вирус снижается до совсем незначительного уровня (вспомним историю из США о двух зараженных парикмахерах и их 159 незаразившихся клиентах). Кроме того, маски физически задерживают крупные капельки слюны или слизи из носа — например, если обладатель SARS-CoV-2 неожиданно чихнул прямо вам в лицо.
При этом одни локации представляют большую опасность с точки зрения возможной передачи инфекции, чем другие. Так как крошечные капельки аэрозоля легко разносятся и испаряются даже при слабом ветерке, на улице вероятность заразиться коронавирусом намного меньше, чем в помещении, — в главе «Как передается коронавирус» мы подробно обсуждали, что абсолютное большинство случаев заражения происходит не на открытом воздухе. Даже когда на улице собирается много людей, которые тесно общаются друг с другом и при этом громко кричат, как было, например, во время демонстраций BLM, всплеска заражений не происходит. Поэтому логично требовать более строгого соблюдения правил относительно масок и дистанции внутри кафе, транспорта, поликлиник и так далее, а в общественных пространствах снаружи можно эти требования существенно смягчить.
С другой стороны, школы, детские сады и университеты потенциально представляют большую опасность. Хотя пока мы не знаем, насколько хорошо дети цепляют и передают инфекцию, есть серьезные основания полагать, что в этом плане они мало отличаются от взрослых. Поэтому в детских учреждениях и вузах необходимо особенно тщательно контролировать зарождение новых вспышек. И главным инструментом здесь должно быть регулярное тестирование — скажем, с утра перед началом занятий — с возможностью быстро узнавать результат и изолировать носителя и тех, с кем он близко контактировал (при ежедневном тестировании можно изолировать только носителя).
Правильно организованный «тетрис» позволит избавить школы, сады и университеты от мучительного решения вопросов, как разместить всех детей, которые ходили в школу до коронавируса, на той же площади, но при этом сделать так, чтобы классы и комнаты были заполнены только на треть, уроки проходили не в три смены и учителя не умирали от перенапряжения прямо во время занятий. Что не менее важно, при использовании такой стратегии не придется бесконечно закрывать классы и целые школы на карантин, когда там обнаружатся новые цепочки заражений. Более того, есть серьезные основания полагать, что «тетрис» и регулярное тестирование школьников, студентов и детсадовцев могут оказаться более важными, чем ограничительные меры непосредственно в школах, университетах и детских садах. Потому что на уроках или в столовых, вероятно, заражается не так много народу — как раз потому, что учителя и воспитатели следят за соблюдением мер. Но школа или вуз — это не только место, где дети получают образование, они играют огромную роль в социализации. И львиная доля заражений может приходиться на активности вокруг учебы: прогулки с друзьями по дороге туда и оттуда, общение на продленке, курение в туалетах и так далее — разумеется, все это без масок и дистанции. Искоренить такое неформальное общение нереально — оно необходимо детям никак не меньше собственно уроков. Но вот предотвращать его эпидемиологические последствия необходимо, тем более, что у нас есть способы сделать это.
Бить точно в цель
Несколько месяцев тщательного анализа паттернов распространения коронавирусной инфекции показали, что, по счастью, они не подчиняются простейшим эпидемиологическим моделям, предполагающим, что новые заражения происходят в популяции равномерно. Я пишу «по счастью», потому что болезни с негомогенным расползанием контролировать проще, чем те, которые с равной эффективностью передаются любому члену общества. Такие болезни прежде всего распространяются в кластерах — ограниченных по тем или иным признакам группах людей, и для контролирования эпидемии важно следить именно за ними, а не пытаться обнаружить и искоренить вирус по всей популяции в целом. Ниже мы обсудим две работы, которые объясняют, что такое кластеризация и как можно использовать ее, чтобы остановить распространение коронавируса куда меньшими усилиями, чем предполагалось изначально.
Первая работа3 посвящена так называемому дисперсионному параметру эпидемии k (не путать с дисперсией случайной величины из математики), он же параметр гомогенности. Эта характеристика отражает, насколько равномерно носители вируса заражают друг друга. Если каждый, кто подхватил некую заразу с R0 (базовое репродуктивное число, определяющее, сколько в среднем человек инфицирует один заболевший), скажем три человека, заражает ровно троих, дисперсионный параметр оценивается в единицу. Если же из десяти заразившихся девять не заражают никого (в предельном случае) или почти никого, а один — сразу 30 человек, то k=0,1. И при одном и том же R0 вероятность развития эпидемии в конкретной популяции в этих двух ситуациях будет очень сильно отличаться. Патогенам с маленьким дисперсионным параметром для обеспечения эволюционного успеха (то есть развития полноценной эпидемии) необходимо много носителей, причем распределенных по территории равномерно4. Если восприимчивых особей мало или они кучкуются небольшими группками, всерьез распространиться такому паразиту будет не очень просто.
Представим, что патоген с маленькой k — пусть для простоты это будет вирус — заразил одного человека, скажем перепрыгнув на него от летучей мыши. Но этот человек — китайский фермер — живет с семьей в собственном доме, от которого до другого ближайшего дома нужно полдня ехать на тракторе. Даже если конкретно этот фермер окажется тем самым распространителем, который один заражает десятерых, никого, кроме жены, тещи и детей, он заразить не сможет. Они, в свою очередь, тоже вряд ли кого-то инфицируют, так как редко выезжают за пределы фермы. А если теща все же поедет в город за продуктами, она с вероятностью 9 к 10 окажется «нераспространителем». Другое дело, если первый зараженный живет в густонаселенном городе вроде Гонконга и каждый день ездит на работу в тесный офис на метро. В этом случае, даже если «вторичные» заразившиеся будут плохо распространять патоген, он все равно будет потихоньку перескакивать на новых хозяев — и однажды ему повезет встретить своего суперраспространителя.
Теперь рассмотрим болезнь с большим дисперсионным параметром, когда в среднем каждый заразившийся инфицирует примерно одинаковое количество народу — столько, сколько «предписывает» R0 данного заболевания. В нашем примере заразившийся родственник фермера едет в город и заражает положенных трех человек, которые передают вирус дальше, каждый трем. Такому патогену нужно гораздо меньше народу, чтобы хорошенько распространиться, и если вирус достаточно контагиозный, то множество непрерывающихся цепочек заражения быстро дадут знакомую нам экспоненту.
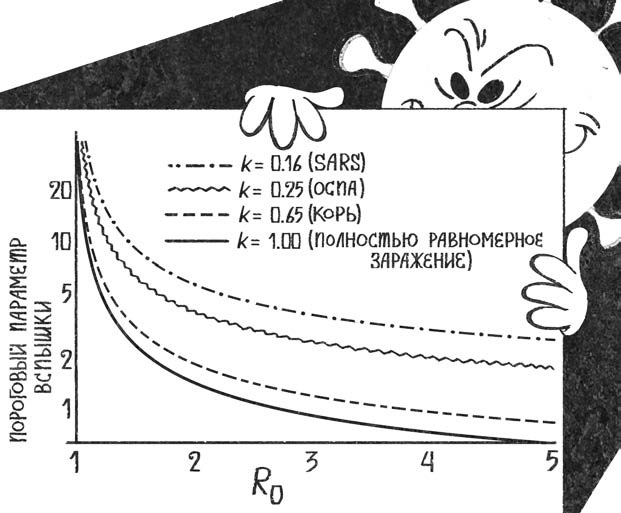
Меры задавливания эпидемии для болезней с большим и маленьким параметром гомогенности отличаются. С патогенами, у которых k близка к 1, бороться сложно: чтобы эффективно пресечь распространение, необходим всеобщий карантин, так как цепочек распространения много и они равномерно распределены в популяции. Маленький параметр гомогенности дает шанс удушить эпидемию, используя только локальные меры, так как ловить цепочки нужно не по всему обществу, а только в кластерах, берущих начало от суперраспространителей. Разумеется, угадать, кто из вновь заразившихся окажется «тем самым», невозможно, но возможно не допустить ситуаций, в которых вирус получит шанс легко перепрыгнуть от сверхинфекционных носителей на остальных.
Ограничение количества людей в магазинах, офисах и общественном транспорте, маски в местах, где скапливается много народу, — и, конечно, дистанция. Вспомним истории с карнавалом в немецком Хайнсберге, церковным хором в Маунт-Верноне в штате Вашингтон, корейской религиозной сектой и так далее. Виновником каждой из этих мощных вспышек был один-единственный распространитель, который долгое время находился в тесном контакте с большим количеством неиммунных людей. Сиди он дома, потому что карнавал или репетицию хора отменили, или просто на большом расстоянии от других, вирус не смог бы заразить так много людей. Если дисперсионный параметр мал, то именно такие локальные события суперраспространения запускают эпидемии, и, исключив их, можно в принципе не дать болезни расползтись сколько-нибудь широко.
Величина параметра k зависит от биологии патогена. Например, предшественник нынешнего коронавируса SARS размножался преимущественно в легких. «Допрыгнуть» оттуда до слизистых других людей непросто, и, кроме того, граждане, у которых вирус уже вовсю распространяется по легочной ткани, обычно лежат на больничной койке, очень плохо себя чувствуют и никого не заражают. Но некоторые люди в силу индивидуальных особенностей работы иммунной системы (или упрямства, как можно убедиться, читая врезку) довольно долго не ощущали себя заболевшими и вели обычный образ жизни, несмотря на то что носили в себе огромное количество вирусных частиц — прямо как летучие мыши с их бессимптомным носительством десятков вирусов. Такие больные становились суперраспространителями, формируя вокруг себя большие кластеры зараженных. Дисперсионный параметр SARS составлял 0,16, и 73% инфицированных заражали меньше одного человека, зато 6% — больше восьми3. Именно поэтому вспышку удалось быстро погасить, изолируя заболевших и их контакты и внедрив повсеместное ношение масок.
Смертельная выносливость
Один из самых известных примеров суперраспространения SARS — история пациента номер ноль. 21 февраля 2003 года нефролог Лю Цзяньлунь прилетел в Гонконг на свадьбу к племяннику из китайской провинции Гуандун. Профессор Цзяньлунь уже несколько дней чувствовал себя не очень хорошо — поднялась температура и было тяжело дышать. На родине он участвовал в лечении одного из пациентов с SARS, но тем не менее маститый доктор решил, что у него остатки недавней пневмонии, которую Цзяньлунь, как он думал, вылечил, пропив курс антибиотиков. В Гонконге профессор остановился в гостинице Metropole в комнате 911. Вечером он прогулялся по городу и поужинал с родственником (к несчастью для последнего: тот заразился SARS и умер), а на следующее утро Цзяньлуню стало настолько плохо, что вместо свадьбы он с трудом добрался до соседней больницы. Врачи немедленно заподозрили атипичную пневмонию, но профессор яростно отрицал, что у него может быть «эта штука»5. 4 марта доктор Цзяньлунь скончался. Несмотря на то что профессор пробыл в гостинице всего одну ночь, атипичную пневмонию подхватили еще как минимум 13 постояльцев, живших на том же этаже. Они разнесли болезнь по разным странам, запустив эпидемию. После этой печальной истории гостиница сменила название — теперь это Metropark Hotel Kowloon, но гости все равно не желали селиться в печально известной комнате 911. Поэтому руководство изменило нумерацию, и сейчас на двери, которую открывал больной профессор Цзяньлунь, висит табличка 913.
Нынешний коронавирус отлично размножается в глотке и, вероятно, даже в ротовой полости, так что капельки с вирусными частицами легко добираются до слизистых потенциальных носителей, а заболевшие при этом ощущают себя вполне сносно: ездят в метро, ходят на работу и в клубы, катаются на горных лыжах, летая на курорты самолетами и пересаживаясь в заполненных людьми аэропортах. А так как сам вирус весьма приставучий, заражение происходит намного проще, чем в случае SARS. И тем не менее суперраспространители играют куда большую роль в продвижении вируса по планете, чем, например, для ветряной оспы, дисперсионный параметр k которой составляет внушительные 0,654.
Дисперсионный параметр
Вспышки надежды
Гипотезу о возможности сдерживать распространение болезней с маленьким и средним дисперсионным параметром k точечными мерами косвенно подтверждают несколько случаев локальных вспышек COVID-19 в странах, где коронавирус удалось быстро победить или почти победить. В начале мая в пригороде Сеула Итэвоне было зарегистрировано около 130 случаев заражения, притом что до этого уже много недель вновь инфицированных можно было пересчитать по пальцам одной руки. Все заразившиеся подхватили коронавирус в ночных клубах, по которым на выходных прошелся один суперраспространитель6. Примерно тогда же во Франкфурте-на-Майне состоялась традиционная служба в баптистской церкви. Через несколько дней в городе стало быстро расти число инфицированных COVID-19, и к концу месяца их было уже две сотни. За Франкфуртом последовал небольшой городок Бремерхафен: там тоже на службе в церкви заразилось минимум 44 человека7. Обычно такие сообщения воспринимаются с тревогой — мол, как бы опять не начался экспоненциальный рост. На самом деле это в некотором смысле хорошие новости. Тот факт, что после снятия ограничений новые случаи появляются не равномерно по популяции, а кластеризуются в местах большого скопления народа в замкнутых помещениях, указывает на «суперраспространительный» характер эпидемии. А это, в свою очередь, дает возможность загасить ее локальными интервенциями.
Ковровые ограничения — то есть всеобщие карантины — в случае болезней с промежуточными значениями k (как у
Вторая работа, объясняющая, как кластеризация помогает нам бороться с эпидемией, посвящена параметру под названием «устойчивая гетерогенность» (persistent heterogeneity), в некотором смысле родственнику дисперсионного параметра8. Дисперсионный параметр определял, одинаково ли количество людей, которых может заразить каждый носитель. Смысл устойчивой гетерогенности сводится к тому, что разные люди в силу социальных и биологических причин в различной степени рискуют заразиться коронавирусом. Скажем, врачи, продавцы, обитатели домов престарелых или любители выпить в шумных барах после покатушек в Альпах в феврале-марте, пока еще не ввели ограничения, — очевидные группы риска. Граждане, дисциплинированно самоизолировавшиеся еще в начале весны, или те, кто в принципе всегда работает из дома, наоборот, находятся в относительной безопасности. Соответственно, первыми довольно резво перезаражаются люди из групп риска: для них Reff — эффективное репродуктивное число, то есть количество заразившихся от одного носителя в этой конкретной популяции заметно выше, чем в среднем. Именно эти люди являются основными драйверами первой волны. Внутри группы добросовестных сидельцев Reff намного ниже. В результате в группах риска будет быстро достигнут коллективный иммунитет — локально! — и вирус перестанет распространяться среди их представителей. И даже если формальный порог коллективного иммунитета в кластере преодолен не будет, по мере роста числа переболевших вирусу будет все сложнее находить новых хозяев.
Если гетерогенность высока и, главное, сохраняется длительное время, а группы риска достаточно массовы по отношению к общей популяции, то, когда государства снимут ограничения, стремительного роста новых случаев может и не произойти, так как топливо эпидемии выгорело. То есть глобальной второй волны не будет (хотя вялотекущие заражения могут продолжаться), притом что с точки зрения классических эпидемиологических теорий переболевших недостаточно для формирования коллективного иммунитета (по классике, для его формирования при
Гетерогенность, очевидно, выше в больших городах, где много различных групп риска, представители которых к тому же живут и работают в куда более тесном контакте друг с другом. При этом крупные города работают как хабы, откуда вирус расползается по другим частям страны и в другие государства. И более быстрое, по сравнению с классическими моделями, затухание эпидемии в них может затормозить общее распространение вируса (впрочем, если вирус занесут в другие локации до выгорания главного очага и он успеет там как следует освоиться, гетерогенность не поможет).
С другой стороны, гетерогенность, особенно в условиях локдауна, нестабильна во времени — и тогда государства, где в первую волну все было хорошо, могут вдруг столкнуться со второй экспонентой. Так может произойти, например, если весной страна быстро ввела жесткий карантин и большинство граждан его соблюдали, а потом все ограничения были резко сняты. Те, кто сидел дома и ни с кем не встречался, начнут это делать — и у нас возникнут новые цепочки заражения, так как все участники встреч неиммунны, а вирус не истреблен. К сожалению, именно так и случилось: во время летней передышки вирус «по-тихому» расползся по популяции, и осенью вспышки начали возникать повсюду. В странах с явно выраженными и постоянными группами риска вероятность, что вы встретитесь с тем, кто уже переболел и не может подхватить и передать вирус дальше, намного вышеI.
Недолгая защита
Практически с самого начала эпидемии ученых — и не только их — волновал вопрос, как долго у переболевших COVID-19 держится иммунитет, предохраняющий от повторного заражения. Спектр мнений простирался от «дай бог, если несколько месяцев» до «скорее всего, много лет». Так как предсказать длительность иммунной защиты, исходя из структуры вируса, нельзя, специалисты пытаются предвидеть будущее, сравнивая патоген с его родственниками. Оптимисты исходили из того, что люди, перенесшие атипичную пневмонию, вызываемую намного более убийственным «кузеном» нынешнего коронавируса SARS, никогда не заболевали повторно, а антитела обнаруживались в их крови даже спустя 12 лет после выздоровления9. Пессимисты отмечали, что SARS-CoV-2 — относительно легкое заболевание, а значит, сравнивать нужно не с тяжеловесами, а с коронавирусами, вызывающими сезонные простуды. А ими, по данным литературы, вполне можно заразиться дважды за один сезон10.
Почти восемь месяцев представители этих двух лагерей могли подкреплять свою точку зрения исключительно теоретическими аргументами. Но в самом конце августа исследователи из Гонконга опубликовали статью с первым достоверным описанием повторного заражения11. Тридцатитрехлетний мужчина подхватил COVID-19 в марте, благополучно выздоровел, а в августе слетал в Европу, и при проверке в гонконгском аэропорту у него снова обнаружили коронавирус. Ученые расшифровали последовательность РНК патогена из весенних и летних образцов и выяснили, что это разные вирусные штаммы. Течение болезни тоже отличалось: в первый раз у пациента были легкие симптомы, во второй не было ничего.
Однако этот случай оставляет возможность для широкой интерпретации. В крови «гонконгского пациента» после выздоровления не обнаруживались антитела против коронавируса, то есть реинфекцию можно было списать на нетипичную реакцию иммунной системы этого конкретного человека. Но спустя несколько дней о подтвержденных случаях повторного заражения сообщили ученые из Нидерландов, Бельгии и США, пообещав скоро оформить их в виде научных публикаций (две из них вскоре вышли12, 13). А в начале сентября вышел препринт ученых из Эквадора: они обнаружили мужчину, который переболел COVID-19 дважды с разницей в два месяца — и это были разные штаммы14. В половине случаев клиническая картина была нетипичной для респираторных вирусных заболеваний: реинфекция проходила тяжелее (впрочем, у 89-летней женщины из Нидерландов было онкологическое заболевание, влияющее на продукцию антител). Чтобы однозначно выяснить, являются ли описанные случаи исключениями, или же повторное заражение — обычная вещь (и если второе, то как часто оно происходит, и сколько времени в среднем проходит между инфицированиями), необходимо еще подождать.
Теория о влиянии гетерогенности на динамику эпидемии может хотя бы отчасти объяснить, почему летом мы не видели резкого всплеска там, где количество переболевших далеко от «классического» порога стадного иммунитета, а ограничения были сняты. С другой стороны, она же предсказывает, что открытие школ может дать вторую волну в странах, где, казалось бы, вирус взят под контроль. Дети с их тесными контактами и слабой способностью соблюдать меры индивидуальной защиты — очевидная группа риска в плане заражения. Но пока весь мир сидел на карантине, возможности увидеть, как сильно они способствуют распространению вируса, не было, хотя все больше исследований и отдельные кейсы вроде лагеря в Джорджии (мы обсуждали их в главе «Много маленьких загадок») указывают, что в обычной для себя обстановке дети распространяют вирус как минимум не хуже взрослых.
Применение всех описанных выше мер позволяет довольно эффективно сдерживать эпидемию, но не полностью истребить вирус — ведь большая часть популяции по-прежнему остается неиммунной. В течение нескольких месяцев после окончания массовых карантинов во многих странах начали возникать новые вспышки. Где-то они были локальными, например среди посетителей баров в Южной Корее или на мясоперерабатывающей фабрике в Германии, а где-то, как в Израиле или Австралии, сложились в полноценную вторую волну. Даже если какой-то стране удастся извести вирус, его довольно быстро вновь завезут из-за границы. И хотя общее число новых заболевших что в Китае, что в Новой Зеландии остается небольшим, мы видим, что даже в условиях очень ограниченных перемещений и де-факто закрытых границ COVID-19 возвращается.
Более того, в странах, где вирус извели не полностью, он продолжает распространяться по популяции. Так как большинство носителей отделываются слабыми симптомами или вовсе не замечают, что переболели, расползание SARS-CoV-2 происходит скрыто. Но в какой-то момент после того, как основные ограничения были сняты, открылись школы и сады, а люди начали много перемещаться по миру, мы вдруг (на самом деле нет) получили множество новых вспышек, сосредоточенных не в группах риска по заражению — тех самых кластерах, а равномерно рассеянных по всему обществу. И эти вспышки сложились в полноценную вторую волну. А так как система быстрых тестов и трекинговые приложения по-прежнему существуют в основном в научных статьях, а не в реальной жизни, вовремя отследить ее формирование не удалось. Остается надеяться, что правительства отреагируют не только паническим всеобщим карантином, к тому же зачастую слишком поздно введенным, но и таргетными мерами, которые смогут загасить эту волну.
Можно предположить, что тлеющее распространение вируса и периодически возникающие локальные вспышки разной степени интенсивности будут продолжаться до массовой вакцинации. Если полученная вакцинным путем защита будет стойкой, история с коронавирусом останется в прошлом. То есть, конечно, привить сразу и всех не получится, но когда существенная часть популяции — и главное, люди, принадлежащие к двум группам риска: те, кто вероятнее всего могут заражаться коронавирусом и передавать его другим, и те, кому
I Все эти рассуждения основаны на идее, что после встречи с SARS-CoV-2 у людей сохраняется длительный иммунитет. Пока это неочевидно: точно мы знаем только то, что его хватает на несколько месяцев. Это было написано в середине лета — и уже в сентябре стало ясно, что этот сценарий в полной мере реализовался.
1 M. E. Kretzschmar, G. Rozhnova, M. C. J. Bootsma, M. van Boven, J. H. H. M. van de Wijgert, and M. J. M. Bonten, «Impact of delays on effectiveness of contact tracing strategies for
2 D. K. Chu et al., «Physical distancing, face masks, and eye protection to prevent person-to-person transmission of SARS-CoV-2 and
3 J. O. Lloyd-Smith, S. J. Schreiber, P. E. Kopp, and W. M. Getz, «Superspreading and the effect of individual variation on disease emergence,» Nature, vol. 438, no. 7066, pp. 355–359, Nov. 2005.
4 M. Hartfield and S. Alizon, «Introducing the Outbreak Threshold in Epidemiology,» PLoS Pathog., vol. 9, no. 6, p. e1003277, Jun. 2013.
5 M. A. Benitez, «‘Patient zero’ believed he did not have Sars, inquiry told,» 14-Dec-2020.
6 «Spike in South Korean infections linked to one man’s night out,» Deutsche Welle, 2020. [Online]. [Accessed: 31-May-2020].
7 «Nach Corona-Ausbruch in Baptisten-Gemeinde: Weiterer kirchlicher Infektionsherd,» FR.de, 2020. [Online]. [Accessed: 31-May-2020].
8 A. V Tkachenko, S. Maslov, A. Elbanna, G. Wong, Z. Weiner, and N. Goldenfeld, «Persistent heterogeneity not short-term overdispersion determines herd immunity to
9 X. Guo et al., «Long-Term Persistence of IgG Antibodies in SARS-CoV Infected Healthcare Workers,» medRxiv, p. 2020.02.12.20021386, Jan. 2020.
10 A. W. D. Edridge et al., «Coronavirus protective immunity is short-lasting,» medRxiv, p. 2020.05.11.20086439, Jan. 2020.
11 K. K.-W. To et al., «
12 M. Mulder et al., «Reinfection of SARS-CoV-2 in an immunocompromised patient: a case report,» Clin. Infect. Dis., Oct. 2020.
13 R. L. Tillett et al., «Genomic evidence for reinfection with SARS-CoV-2: a case study,» Lancet Infect. Dis., Oct. 2020.
14 B. Prado-Vivar et al., «
15 График адаптирован из M. Hartfield and S. Alizon, «Introducing the Outbreak Threshold in Epidemiology,» PLoS Pathog., vol. 9, no. 6, p. e1003277, Jun. 2013.
* В главе 11 «Правда ли нужен карантин и как вообще можно бороться с эпидемиями» говорится о системе мер по замедлению эпидемии — тестировании людей на РНК вируса, их скорейшей изоляции и отслеживании их контактов. Эти меры в английском языке получили название TETRIS — сокращение от test, trace, isolate («тестируй, отслеживай, изолируй»). — Прим. «Элементов».
** В главе 11 говорится, что Reff представляет собой количество человек, которых заражает один носитель. Речь о реальном обществе с частичным иммунитетом и какими-либо мерами защиты от эпидемии. В условном обществе, не имеющем никакого иммунитета и не принимающем никаких мер против распространения заболевания, аналогичный параметр обозначается R0. — Прим. «Элементов».
*** В предыдущей главе поясняется, что наивная популяция — это популяция, граждане которой не имеют иммунитета и не принимают никаких мер к защите. — Прим. «Элементов».
-
Тут ключевой момент - книга написана в 2020 году.
С тех пор многое, написанное в ней - просто-напросто опровергнуто на опыте.
Хотя отдельные места там вызывают улыбку и сами по себе. Вот цитата из книги, без купюр:
"Похоже, что самая действенная стратегия, позволяющая не вводить губительные для экономики карантины, — проводить массовое тестирование и отслеживать недавние контакты выявленных носителей (тот самый TETRIS*). Как мы обсуждали в главе «Тесты: какие они бывают, зачем нужны и почему так плохо работают», для этого не нужно использовать очень чувствительные, но дорогие и медленные тесты — достаточно не таких точных, но тех, что позволяют получить ответ в тот же день. Математические модели показывают, что, если изолировать и тестировать всех, кто близко общался с зараженным в последние дни, можно поддерживать Reff** на уровне 0,8, не вводя дополнительные меры (при условии, что большинство все же соблюдает дистанцию и люди регулярно не общаются друг с другом подолгу на близком расстоянии)"
По-моему, примечание в конце в скобках превращает весь абзац в юмористический :) -
А вот еще цитаты - просто, "чтобы не пропало для истории". Чтобы меня не обвинили в антиваксерстве и отрицании науки, я не буду ничего писать от себя, а просто процитирую саму книгу и ее восторженных рецензентов.
Из обсуждаемой книги:
"Наша иммунная система — невероятно мощное оружие, и после такой тренировки реальная встреча с уже знакомым вирусом или бактерией не принесет вреда. Потому что, едва попав в вакцинированный организм, вторженец будет тут же атакован и уничтожен. Даже страшные убийцы вроде вируса черной оспы оказываются бессильны сделать что-либо, если иммунная система заранее подготовилась к встрече с ними. Редкие лекарства достигают такой эффективности"
- и из рецензии на нее (Анна Петренко, Биомолекула.ру, 19.06.2021):
"Если вы хотите разобраться, в чем принципы работы тестов «на ковид», обогатиться фактами и убедить знакомого вакцинироваться или прикинуть, что может ожидать нас дальше, то это книга определенно для вас."
"Даже WHO, FDA и CDC допустили ошибки в борьбе с ковидом из-за нехватки или неверной интерпретации информации, не говоря уже об отдельных решениях политиков, стоящих довольно далеко от биологии и медицины. Уважаемые научные журналы принимали к публикации недоброкачественные работы, а журналисты оповещали читателей о «научных новостях» из статей в состоянии препринтов, не прошедших рецензирования. Так что неудивительно, что далеким от науки жителям нашей планеты тоже пришлось непросто в нескончаемом потоке информации о вирусе. Теперь наконец она собрана в одной книге.
Важная заслуга книги в том, что она проясняет для неспециалистов, каким публикациям по ковиду можно доверять, а каким нет (к каждой главе прилагается внушительный список литературы из публикаций в хороших журналах). Возможно, натренированный таким образом читатель дальше и сам сможет отделять «зерна от плевел»."
"один из авторов и редакторов «Биомолекулы» Илья Ясный выступил в качестве научного редактора обсуждаемой книги"
Коронавирус SARS-CoV-2
-
 27.12.2023Бедность и неравенство снижали устойчивость стран к пандемии коронавирусаМихаил Гопко • Новости науки
27.12.2023Бедность и неравенство снижали устойчивость стран к пандемии коронавирусаМихаил Гопко • Новости науки -
 16.11.2021SARS-CoV-2 поражает не нейроны, а поддерживающие клетки обонятельного эпителияЕкатерина Грачева • Новости науки
16.11.2021SARS-CoV-2 поражает не нейроны, а поддерживающие клетки обонятельного эпителияЕкатерина Грачева • Новости науки
-
 16.11.2021Когда все это закончится
16.11.2021Когда все это закончится
(«Вирус, который сломал планету». Глава из книги)Ирина Якутенко • Книжный клуб • Главы
-
 10.11.2021Коротко о ревакцинации: ответы на ваши вопросыЕлена Клещенко • Библиотека • «Троицкий вариант» №19(338), 2021
10.11.2021Коротко о ревакцинации: ответы на ваши вопросыЕлена Клещенко • Библиотека • «Троицкий вариант» №19(338), 2021
-
 20.10.2021Девять предсказателей ковидаОксана Алексеева • Библиотека • «Коммерсантъ Наука» №3, сентябрь 2021
20.10.2021Девять предсказателей ковидаОксана Алексеева • Библиотека • «Коммерсантъ Наука» №3, сентябрь 2021 -
 09.06.2020Компьютерные технологии против коронавируса: первые результаты — 2Тимур Маджидов, Георгий Куракин • Библиотека • «Природа» №3, 2020
09.06.2020Компьютерные технологии против коронавируса: первые результаты — 2Тимур Маджидов, Георгий Куракин • Библиотека • «Природа» №3, 2020
-
 08.06.2020COVID-19: гонка вооруженийИнтервью Юлии Черной с Дмитрием Жарковым • Библиотека • «Троицкий вариант» №9(303), 2020
08.06.2020COVID-19: гонка вооруженийИнтервью Юлии Черной с Дмитрием Жарковым • Библиотека • «Троицкий вариант» №9(303), 2020 -
 26.05.2020Внутриклеточный театр боевых действийЮрий Гольцев • Библиотека • «Троицкий вариант» №8(302), 2020
26.05.2020Внутриклеточный театр боевых действийЮрий Гольцев • Библиотека • «Троицкий вариант» №8(302), 2020 -
 15.05.2020Корона вирусаГалина Клинк • Картинки дня
15.05.2020Корона вирусаГалина Клинк • Картинки дня -
 05.03.2020Коронавирус-2019: что это такое и как не заболетьАнна (Анча) Баранова • Видеотека
05.03.2020Коронавирус-2019: что это такое и как не заболетьАнна (Анча) Баранова • Видеотека






























Рис. 15. Пороговый параметр вспышки — количество инфицированных, необходимое для того, чтобы начавшаяся эпидемия не рассосалась самостоятельно. R0 — базовое репродуктивное число, отражает количество человек, которых в среднем заражает один инфицированный в наивной популяции***. k — дисперсионный параметр, отражающий, насколько равномерно носители вируса заражают друг друга. Видно, что чем ближе k к единице, тем меньше зараженных нужно для поддержания эпидемии при одном и том же значении R015