Большой плюс или жирный минус?
Наталья Резник,
кандидат биологических наук
«Химия и жизнь» №1, 2018
У каждого века свои болезни. Болезнь нашего времени — ожирение. Ежегодно копилка знаний о нем пополняется множеством фактов, однако общая картина по-прежнему неясна.
Эпидемия
О проблеме ожирения медики впервые заговорили в середине прошлого века, до этого их больше интересовало недоедание. В 1960-е годы они обратили внимание, что ожирение часто сочетается с повышенным уровнем триглицеридов в крови, инсулиновой резистентностью, хроническим воспалением и гипертонией. Этот букет получил название метаболического синдрома. У больных метаболическим синдромом возрастает риск развития сердечно-сосудистых заболеваний, рака, диабетов, остеоартрита, хронической болезни почек и болезни Альцгеймера. Принято считать, что в основе всех этих напастей — именно ожирение («Химия и жизнь» № 7, 2013, 28–31). И по мере того, как растет распространенность метаболического синдрома, ожирение приобретает характер эпидемии. Специалисты делают такой вывод, наблюдая за изменением индекса массы тела (ИМТ) — вес в килограммах, деленный на квадрат роста в метрах. Размерность часто опускают.
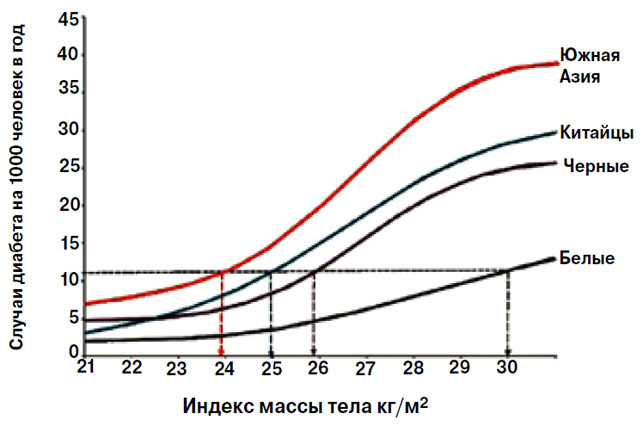
Хотя при диагностике ожирения учитывают и другие показатели, в том числе обхват талии и окружность шеи, ИМТ остается основным диагностическим критерием. Принято считать, что оптимальное значение ИМТ колеблется в диапазоне от 18,5 до 25, значения от 25 до 29,9 свидетельствуют об избыточном весе, а при ИМТ более 30 начинается ожирение. Однако ученые понимают, что ИМТ — критерий хотя и удобный, но не абсолютный («Химия и жизнь» № 1, 2014, 22–25). Прежде всего, ИМТ растет с возрастом. Кроме того, этот показатель не позволяет судить о содержании и распределении жира в организме: при высоком ИМТ жировая ткань может залегать под кожей или скапливаться в области живота, и второе приводит к более серьезным биохимическим последствиям. У накачанных бодибилдеров, в которых, как принято говорить, ни грамма жира, хотя так не бывает, ИМТ также велик. Помимо пола, возраста и расположения жировых отложений, необходимо учитывать этническую принадлежность (Diabetes Care, 2011, 34, 1741–1748). Канадские исследователи почти 13 лет регистрировали случаи заболевания сахарным диабетом второго типа у взрослого населения провинции Онтарио. Проанализировав 60 тысяч случаев, ученые отметили, что с увеличением ИМТ распространенность диабета растет, однако у представителей разных этнических групп соотношение ИМТ и заболеваемости различается (рис. 1). Для представителей белой расы безопасны более высокие значения ИМТ. Тем не менее ИМТ, равный 25, по-прежнему служит точкой отсчета.
Недавно международная группа исследователей систематизировала данные 1769 научных публикаций, содержащих сведения о росте и весе 19 244 жителей разных стран с 1980 по 2013 год (Lancet, 2014, 384, 766–781). Оказалось, что за прошедшие тридцать лет и три года доля людей с ИМТ более 25 возросла с 28,8 до 36,9% у мужчин и с 29,8 до 38,0% у женщин. Количество людей, страдающих лишним весом и ожирением, увеличилось от 921 млн до 2,1 млрд, а общая распространенность этого недуга выросла на 27,5% для взрослых и на 47,1% для детей.
Рост ИМТ происходил в государствах с разным уровнем экономического развития. В развитых странах двое из троих мужчин старше 55 имеют лишний вес и каждый четвертый страдает ожирением. У женщин пик распространенности наступает ближе к 60 годам, когда 31,3% имеют ожирение и 64,5% — лишний вес или ожирение. В развивающихся странах картина сходная, но пиковый возраст ниже. Для женщин он наступает в 55 лет (14,4% ожирения и лишнего веса), для мужчин — в 45 лет (8,1%).
Распространенность ожирения и сопутствующие ему риски для здоровья — глобальная проблема. К сожалению, заметных успехов в борьбе с ней достичь не удалось. Правда, в развитых странах в 2006–2013 годах ситуация вроде бы стабилизировалась, однако в развивающихся странах, где живет две трети населения планеты, эпидемия нарастает.
Почему это случилось с нами?
В середине прошлого века в мире произошла гастрономическая революция — блюда стали готовить промышленным способом, оставалось их только разогреть. Порции для привлечения покупателей сделали большими, а рецептуру изменили так, чтобы производство стало выгодным. Как правило, такие продукты богаты жирами, глюкозой и другими углеводами. Подобная диета стимулирует повышенную секрецию инсулина, что нарушает жировой обмен. Избыток глюкозы превращается в жир, который откладывается в адипоцитах. Пищевые предпочтения формируются в раннем детстве, и предприятия быстрого питания целенаправленно завлекают к себе детей и подростков, соблазняя их игрушками и прочими радостями.
Революции питания сопутствовали изменения условий труда. Он стал заметно легче с физической точки зрения, к тому же значительное число людей работает теперь не на производстве, а в офисе. Расход калорий снизился. Примерно в это время и начался триумфальный марш ожирения.
Проблема, однако, не сводится к избыточному питанию и малой подвижности. На развитие ожирения влияют и другие факторы. Некоторые современные продукты, ранее считавшиеся полезными для здоровья вообще и снижения веса в частности, не оправдали надежд. Один из них — фруктоза, которую активно используют как заменитель сахара («Химия и жизнь» № 3, 2016). При расщеплении фруктозы в организме человека образуется мочевая кислота. Она влияет на синтез некоторых биологически активных веществ, выделяемых адипоцитами, и таким образом регулирует метаболизм липидов, чувствительность к инсулину, иммунный ответ и некоторые другие клинические признаки ожирения и метаболического синдрома. У животных есть фермент уриказа, который окисляет мочевую кислоту до аллантоина. У людей и человекообразных обезьян ген уриказы отсутствует, и перед фруктозой мы беззащитны.
Генетическая предрасположенность, как и следовало ожидать, играет в развитии ожирения не последнюю роль. Полный список генов, вовлеченных в этот процесс, еще не составлен. Есть довольно длинный перечень кандидатов. Особенный интерес вызывают гены, направляющие избытки калорий в адипоциты и помогающие таким образом избежать отложения жира в печени и мышцах; гены устойчивости к лептину (гормону сытости) и инсулину; последовательности, регулирующие его синтез, способность клеток-предшественников адипоцитов к дифференцировке, а также взаимодействие хозяина с кишечной микрофлорой.
При высококалорийном питании состав микробиоты толстого кишечника меняется. Как показали эксперименты на мышах и обследование добровольцев различной комплекции, при ожирении в ней существенно возрастает относительное количество бактерий, относящихся к отделам Bacteroidetes и Firmicutes. Они обладают повышенной способностью извлекать энергию из пищи (Nature, 2006, 444, 1027–1131). Чтобы вызвать ожирение, достаточно лишь немного увеличить эффективность энергоизвлечения, и в течение года вес тела существенно возрастет. Доказательством роли микробиоты служат эксперименты на безмикробных мышах. Если заселить их толстый кишечник «микрофлорой ожирения», они растолстеют. Колонизация нормальной микробиотой к таким последствиям не приводит. Согласно другой точке зрения, более важно не количество извлекаемой энергии, а влияние, которое вещества, синтезируемые кишечной микрофлорой, оказывают на метаболические пути хозяина (The Journal of Clinical Investigation, 2011, 121, 2126–2132). Роль интерфейса играют покрытые рецепторами клетки кишечного эпителия. Нормальная кишечная микробиота, процветающая на растительных полисахаридах, выделяет короткоцепочечные жирные кислоты и другие молекулы, они связываются с этими рецепторами и регулируют определенные метаболические пути. При жирном питании в кишечнике заводятся другие бактерии, которые синтезируют другие вещества, что сдвигает обмен веществ в сторону накопления жира.
Помимо кишечной микробиоты, ожирению способствуют инфекции, в том числе вирус собачьей чумки (Canine distemper virus), вирусы простого герпеса 1 и 2, аденовирус 36, возбудитель язвы желудка бактерия Helicobacter pyloris (International Journal of Obesity, 2007, 31, 1350–1356). Ожирение ассоциировано с одноклеточным паразитом Toxoplasma gondii, который часто поражает любителей кошек: среди психически здоровых носителей больных ожирением оказалось в два раза больше, чем среди людей, не зараженных токсоплазмой (Frontiers in Public Health, 2013). Каким образом та или иная инфекция влияет на вес, ученые пока не знают.
Циркадианные расстройства также могут спровоцировать биохимические изменения, сопровождающие ожирение, диабет и метаболический синдром. Люди, которые часто совершают перелеты в другие часовые пояса, работают в ночную смену или просто ведут активную ночную жизнь, находятся в группе риска.
На ожирение влияет и возраст. Состав тела с годами меняется, это закономерный процесс. В нем становится больше жира, особенно в области живота, а мышечная масса снижается. Так получилось, что из всех медицинских статистик нам доступнее всего американская. В 2012 году распространенность метаболического синдрома в США составила 34,8%, однако у мужчин старше 60 лет этот показатель достиг 46,7%, а у женщин перевалил за 50% (Current Opinion in Clinical Nutrition and Metabolic Care, 2016, 19, 5–11). Ожирение становится возрастной болезнью, а население Земли стареет, согласно прогнозам, к 2030 году на планете будет жить 8,3 млрд человек, из них 13% старше 65 лет. Это значит, что более 600 млн пожилых людей будут страдать метаболическим синдромом, не говоря уже о более молодых пациентах.
Насколько все плохо?
Все вышеперечисленное могло бы вызвать ощущение безысходности, особенно после плотного ужина, но, к счастью, в последнее время исследователи обнаруживают преимущества избыточного веса, поначалу заслоненные ужасами метаболического синдрома. Начнем с того, что связь между избытком жира и метаболическим синдромом не столь прямолинейна. Жир служит депо для свободных жирных кислот, не позволяя им накапливаться в других местах. Наибольшей защитной функцией обладает подкожная жировая ткань, состоящая из многих мелких клеток и пронизанная кровеносными сосудами. В таком окружении адипоциты гибнут редко, поэтому уровень локального воспаления невысок. Разрастание подкожного жира повышает чувствительность к инсулину мышц и печени и задерживает проявления метаболического синдрома. И только когда адипоциты больше не в состоянии вмещать жирные кислоты, они откладываются в неположенных местах — печени, скелетных мышцах и мышцах сердца, разрушают клетки, снижают их чувствительность к инсулину и провоцируют воспаление. Кроме того, адипоциты синтезируют гормон лептин, который ограничивает аппетит. Таким образом, ожирение нельзя считать безусловной патологией, скорее это нормальная физиологическая реакция организма на избыточное питание.
Есть люди, которые вследствие генетического дефекта не имеют адипоцитов. Лептина у них тоже нет, и они очень много едят. Ожирение у них не развивается, потому что жирным кислотам негде откладываться, а метаболический синдром сильно развит. Его симптомы проявляются много раньше, чем у нормальных людей.
Около десяти лет назад клиницисты заметили, что люди с избыточным весом чаще худощавых выживают при тяжелых почечных расстройствах, инсультах, инфаркте, сердечной недостаточности и сахарном диабете второго типа, легче переносят хронический стресс. Единственное условие — жир должен быть распределен равномерно, а не скапливаться в области живота. Этот феномен назвали «парадоксом ожирения» («Химия и жизнь» № 12, 2016, 28–31).
Правда, некоторые исследователи отрицают данный парадокс и доказывают, что даже метаболически здоровое ожирение может навредить. Французские специалисты из Больницы Поля Брусе более 17 лет наблюдали за 7122 людьми, 12% из которых страдали ожирением. Эти люди заболевали сердечно-сосудистыми недугами и сахарным диабетом второго типа чаще, чем участники с нормальным весом, причем заболеваемость не зависела от их метаболического статуса (The European Heart Journal, 2015, 36, 551–559). А ученые Копенгагенского университета обследовали 71 527 человек и обнаружили, что избыточный вес или ожирение были факторами риска для инфаркта миокарда вне зависимости от наличия метаболического синдрома (JAMA Internal Medicine, 2014, 174, 15–22).
Несмотря на эти возражения, идея о пользе ожирения продолжает набирать сторонников. Американские исследователи под руководством Джессси Рота, профессора Института медицинских исследований Фейнштейна, составили изрядный список преимуществ, которые дает избыточный вес (см. таблицу). Кроме того, существует отрицательная зависимость между ожирением и смертностью от нескольких инфекционных и неинфекционных заболеваний (Molecular Medicine, 2016, 22, 873–885).
Во многих случаях ожирение выгодно
Преимущества ожирения в повседневной жизни Хирургические заболевания, при которых проявляются преимущества ожирения Хирургические заболевания, при которых проявляются преимущества ожирения
- Увеличение массы скелетной мускулатуры
- Увеличение прочности мышц
- Увеличение прочности костей конечностей
- Избегание перелома при падении
- Помогает выжить при переохлаждении
- Помогает выжить во время голода
- Более раннее наступление полового созревания
- Более привлекательное лицо в старости
- Нарушения периферического кровообращения
- Аневризма брюшной аорты
- Панкреатодуоденэктомия — частичное удаление поджелудочной железы
- Удаление части желудка
- Артропластика — восстановление функции сустава
- Шунтирование коронарных артерий
- Установка кардиостимулятора левого желудочка
- Другие операции
- Острый коронарный синдром
- Чрескожное коронарное вмешательство
- Болезнь коронарных артерий
- Хроническая фибрилляция предсердий
- Хроническая сердечная недостаточность
- Хроническая обструктивная болезнь легких
- Хроническая болезнь почек
- Поддерживающий диализ
- Ревматоидный артрит
- Приобретенный иммунодефицит
- Пребывание в отделении интенсивной терапии
- Госпитализация
Прежде всего это туберкулез. Как правило, он связан с резким снижением массы тела. Есть несколько исследований, проведенных в разных странах (Норвегия, Дания, США, Британия, Гонконг), которые показывают обратную связь между ИМТ и заболеваемостью туберкулезом. До изобретения эффективных лекарств больных старались откормить и прописывали им жирную диету.
Другой пример — пневмония. Это острая инфекция, до эпохи антибиотиков нередко смертельная. Наблюдения, проведенные в Японии, Испании и США, показали, что рост ИМТ связан с благоприятным исходом болезни, а низкий ИМТ с тяжелым ее течением.
Избыточный вес помогает пациентам с острым сепсисом. Смертность от септического шока в течение 28 дней снижается на 2% при увеличении ИМТ на единицу. Однако генетическая неоднородность пациентов не позволяет в данном случае сделать однозначный вывод.
Это все были бактериальные инфекции, а вот и паразитарная — американский трипаносомоз, или болезнь Шагаса. Ее возбудитель, простейшее Trypanosoma cruzi, передается через укус клопа. Это хроническая инфекция, распространенная в Латинской Америке, приводит к поражению сердца и внутренних органов. Десятилетнее наблюдение за пациентами с сердечной недостаточностью, вызванной болезнью Шагаса, показывает, что больные с ожирением живут дольше, несмотря на помехи, которые создает работе сердца лишний вес.
У больных с ожирением легче протекает острый холецистит, меньше вероятность инфицирования желчных протоков. Высокий ИМТ в два раза снижает частоту смертности от хирургического перитонита.
Помимо клинических наблюдений, профессор Рот со товарищи провел лабораторные исследования, показавшие, что мыши, которых держали на жирной диете, в два раза чаще выживали при заражении T. cruzi, хотя у них и развились ожирение и метаболический синдром. При хирургическом сепсисе жирная еда увеличила выживаемость животных с 10 до 65%. Только откармливать их надо заранее, потому что интенсивное питание непосредственно во время бактериальной инфекции может повредить («Химия и жизнь» № 11, 2016, 33–35). Что касается вирусных инфекций, некоторые из них у больных ожирением протекают тяжелее. Это прежде всего подтип вируса гриппа А H1N1, чаще всего вызывающий эпидемии, а также гепатиты В и С.
По мнению исследователей, большое количество лептина, который синтезируют ожиревшие животные (и люди), стимулирует иммунную систему, что и помогает пережить инфекцию (рис. 2). Люди и грызуны, не синтезирующие лептин или не имеющие рецепторов к нему, чрезвычайно тучны и страдают иммунным дефицитом.
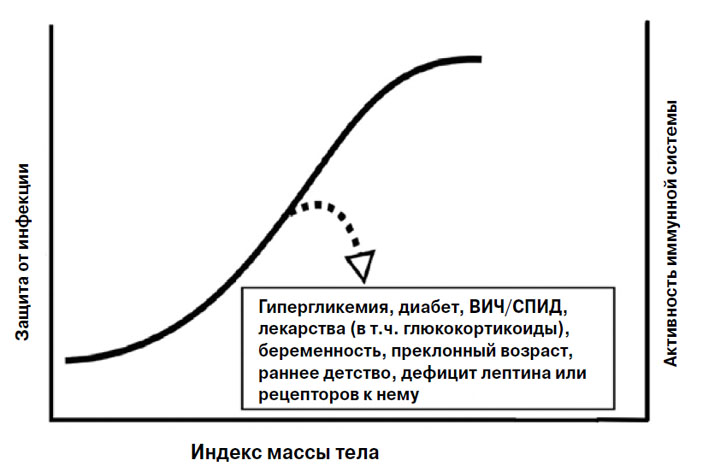
Рис. 2. С увеличением массы тела растет уровень иммунной защиты. Пунктирная линия со стрелкой указывает на условия, которые ослабляют иммунный ответ ниже уровня, ожидаемого для данного ИМТ
Среди медиков набирает популярность гипотеза, согласно которой и при инфекционных, и при неинфекционных заболеваниях организм выделяет сходные молекулы, связанные с повреждением клеток. Эта общность реакции может объяснить, почему ожирение помогает при недугах разной этиологии.
Что было, что будет
Метаболический синдром не возникает вдруг, в середине жизни, скорее это реализация некой эволюционной программы, причем довольно древней. Метаболические синдромы мышей и крыс сходны друг с другом и с синдромом человека, следовательно, этой программе не менее 10 млн лет, и она жизненно важна, раз столько продержалась. Вопрос — зачем она нужна?
Одна версия исходит из представления о том, что ожирение — результат неумеренного питания и малой подвижности. Возможно, удаление из популяции малоподвижных обжор после того, как они выполнят свою репродуктивную функцию, было полезно в эпоху ограниченных ресурсов.
Другая гипотеза считает метаболический синдром следствием физиологической возможности накопить питательные вещества, чтобы не погибнуть от голода, когда еды не будет. Многие животные нагуливают жир перед зимней спячкой или долгой миграцией. Однако люди отличаются от животных тем, что имеют постоянный доступ к пище, а у зверей за набором веса следует период голодания.
И наконец, ожирение (и даже метаболический синдром) обеспечивает организму защиту, необходимую в борьбе с инфекционными заболеваниями.
Эволюционная теория позволяет понять, как могут совмещаться положительная и отрицательная роль ожирения. До середины ХХ века основную угрозу для человечества представляли инфекции и травмы. Запас жира и связанная с ним активизация иммунной системы увеличивали шансы больных на благоприятный исход. Та же программа усиливает репродуктивную способность женщин и физическую силу у обоих полов. К середине жизни это полезное ожирение может перейти в метаболический синдром, но репродуктивные задачи к тому времени уже решены. Иными словами, ожирение, хотя и сокращает жизнь, позволяет сделать ее более здоровой: помогает сопротивляться инфекциям и ускоряет заживление ран и переломов.
Теперь люди научились эффективно бороться с инфекциями и чаще умирают от рака и сердечно-сосудистых заболеваний. Продолжительность жизни также возросла, и отрицательные последствия ожирения выступили на первый план, настолько, что медицинское сообщество стало невосприимчивым к его преимуществам.
Есть две диаметрально противоположные точки зрения на ожирение: одни считают его личным выбором ленивых, безвольных чревоугодников, другие — хроническим заболеванием, и медики все чаще склоняются ко второму мнению. В 2013 году ожирение признала болезнью Американская медицинская ассоциация, крупное и авторитетное профессиональное сообщество. Хотя это решение и не имеет юридической силы, оно коренным образом меняет жизнь людей с избыточным весом. Отныне они могут не чувствовать вины за свое состояние и требовать сочувствия, а главное — лечения.
Соответственно, медики принимают на себя обязанность искать способы профилактики и лечения ожирения, а это не просто. Вроде бы о причинах ожирения известно уже довольно много, а позиций оно не сдает. Некоторые специалисты, в том числе группа Джесси Рота, надеются, что, поскольку ожирение — многофакторный процесс, можно будет воздействовать только на его вредные параметры, не затрагивая тех, которые создают преимущества их обладателям. Средства для этого есть, и прецеденты имеются. Медики, например, довольно успешно снижают давление и содержание холестерина в крови. Однако лишь 31% случаев коронарной болезни сердца и 8% случаев риска инфаркта миокарда, связанных с ожирением, возникают у людей с высоким давлением и уровнем холестерина. Терапия, направленная на снижение этих показателей, ослабляет риск развития заболеваний сердечно-сосудистой системы, но не очень сильно. Так что избыточный вес и ожирение сами по себе все-таки влияют на здоровье.
Продолжая споры о вреде и пользе лишнего веса, медики сходятся в одном: проблема ожирения должна стать приоритетной задачей мирового здравоохранения.














Рис. 1. Влияние индекса массы тела на заболеваемость диабетом зависит от расы. Прямыми показаны частота заболевания у белых людей с ИМТ, равным 30, и соответствующие этой частоте ИМТ других рас